При развитии геморрагического васкулита, иммунная система начинает нападать на мелкие кровеносные сосуды своего собственного организма — это капилляры, венулы и артериолы. Из-за этой атаки сосуды становятся ломкими, в их проходах образуются микротромбы, что сказывается на циркуляции крови.

Артериолы — это маленькие сосуды, которые отходят от артерий и ведут в капилляры. Венулы — небольшие сосуды, через которые кровь выходит из капилляров в вены
Одним из характерных признаков геморрагического васкулита являются мелкие кровопролития в коже, слизистых оболочках и внутренних органах.

При болезни Геноха на коже (чаще всего на ногах и ягодицах) возникают небольшие красные пятна — множественные мелкоточечные кровоизлияния

При заболевании Шёнлейна — Геноха на коже (чаще всего на ногах и ягодицах) проявляются небольшие красные пятна — множественные мелкоточечные кровоизлияния. Автор: Hektor, CC BY-SA 3.0


У детей в возрасте от 4 до 8 лет геморрагический васкулит встречается чаще: на 100 тыс. человек приходится 23–25 случаев болезни. У взрослых заболеваемость в 10 раз ниже (13–14 случаев на 1 млн человек). Взрослые же чаще сталкиваются с тяжелым течением болезни Шёнлейна — Геноха: почечные сосуды вовлечены в 50–80% случаев, а у 10–12% пациентов возникает терминальная почечная недостаточностьЖизнеугрожающее состояние, при котором почки прекращают функционировать. (у детей подобное осложнение возникает всего в 1% случаев).
Как происходит развитие геморрагического васкулита

Как известно, наш организм реагирует на негативные внешние воздействия (вирусы, бактерии, аллергены) путем активации иммунной системы. В этот момент начинают вырабатываться иммуноглобулины IgA и IgG, которые предназначены для борьбы с инфекцией.
Обычно эти антитела по истечении определенного времени разрушаются и выводятся из организма. Однако при геморрагическом васкулите иммуноглобулины образуют иммунные комплексы, которые скапливаются в стенках сосудов микроциркуляторного русла, вызывая воспаление и последующее образование тромбов, некроз и разрыв тканей.
Поражение сосудистой проницаемости приводит к тому, что эритроциты выходят за пределы сосудов и оказываются в окружающих тканях, что приводит к характерным клиническим проявлениям. Активность системы свертывания крови возрастает, что делает кровь более густой. Это приводит к ишемии тканей и органов, которая без лечения может привести к их некрозу — отмиранию.
Факторы риска развития геморрагического васкулита
Точные причины развития геморрагического васкулита пока не до конца изучены, однако известны спусковые механизмы — триггеры, которые могут вызвать эту болезнь.
Основные факторы риска развития геморрагического васкулита:
- Острые бактериальные и вирусные инфекции, такие как туберкулез, гепатиты B и C, инфекционный мононуклеоз, могут спровоцировать развитие заболеваний;
- Паразитарные инфекции, такие как токсокароз и амёбиаз, также могут вызвать негативные последствия для здоровья;
- Приём некоторых лекарственных препаратов, включая антибиотики, ингибиторы ангиотензинпревращающего фермента, антагонисты к рецепторам ангиотензина II, алкалоиды хинного дерева, витамин A, стрептокиназу, нестероидные противовоспалительные препараты, хлорпромазин, могут вызвать отрицательные эффекты;
- Сахарный диабет, заболевания печени, аутоиммунные поражения суставов, воспалительные заболевания кишечника могут стать причиной возникновения проблем со здоровьем;
- Вакцинация против тифа, паратифа, кори, краснухи у лиц с фенотипом лейкоцитарного антигена человека HLA-DRB1*01 может вызвать негативные реакции;
- Пищевая аллергия, травмы и переохлаждение, длительное пребывание на солнце, а также некоторые онкологические заболевания могут привести к серьезным последствиям для здоровья.
В 60–80% случаев возникает геморрагический васкулит через 2–4 недели после заражения бактериями или вирусами.
Разновидности геморрагического васкулита
Хоть официальной классификации болезни Шёнлейна — Геноха пока нет, практически принято выделять несколько типов заболевания в зависимости от основного очага патологии, характера течения, степени тяжести и стадии развития.
Основные клинические виды геморрагического васкулита:
- кожная — воспаление ограничивается сосудами кожи;
- смешанная — к патологии присоединяются внутренние органы и суставы;
- почечная — сочетание с поражением почек;
- суставная;
- абдоминальная.
Виды геморрагического васкулита по характеру течения:
- Быстрое проявление симптомов, в результате чего смерть от осложнений (кровотечения или тромбоза) может наступить через несколько дней;
- Быстрое прогрессирование заболевания, но в большинстве случаев пациенты выздоравливают или болезнь становится хронической;
- Заболевание постепенно нарастает в течение нескольких месяцев или лет, с периодами обострения и ремиссий;
- Болезнь затягивается на годы, при этом периоды ремиссии могут длиться несколько лет.
Различные стадии геморрагического васкулита:
- лёгкая форма: общее удовлетворительное состояние, незначительные высыпания на коже, нормальная или незначительно повышенная температура тела, без признаков поражения других органов и систем;
- среднетяжёлая форма: выраженные кожные проявления, повышение температуры тела выше 38 градусов, головная боль, слабость, боли в животе, мышцах и суставах, отёки;
- тяжёлая форма: многочисленные обширные высыпания на коже, высокая температура тела, участки некроза тканей, сильные боли в животе, кишечные кровотечения, отёки, высокое давление, признаки поражения центральной нервной системы.
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) геморрагическому васкулиту присвоен код D69.0 — «Аллергическая пурпура».
Признаки геморрагического васкулита
Один из характерных признаков геморрагического васкулита, который выявляется у всех больных, — высыпание на коже, проявляющееся в виде петехий или мелких пятен. Чаще всего оно располагается на ногах и ягодицах, но приблизительно в 30% случаев сыпь также наблюдается на туловище и руках.
Заболевание начинается с появления немного выступающих над поверхностью кожи эритематозных пятен, папул или крапивницы, которые быстро прогрессируют в пурпуру (мелкопятнистые кровоизлияния в кожу).
Диаметр высыпаний — от нескольких миллиметров до 2 сантиметров. Очаги возникают группами, по мере развития болезни (в течение 1-2 недель) они становятся синевато-багряными, затем бледнеют и через несколько дней приобретают желтовато-коричневый оттенок, после чего полностью исчезают с развитием гиперпигментации. Иногда сыпь сопровождается зудом.
При тяжелых формах болезни возникают язвы, на которых появляются участки некроза.
Второй по распространенности симптом — возникновение отеков и боли в суставах — наблюдается у 70% пациентов. Обычно заболевание затрагивает большие суставы — колено, голеностопный, реже — лучезапястный и локтевой.
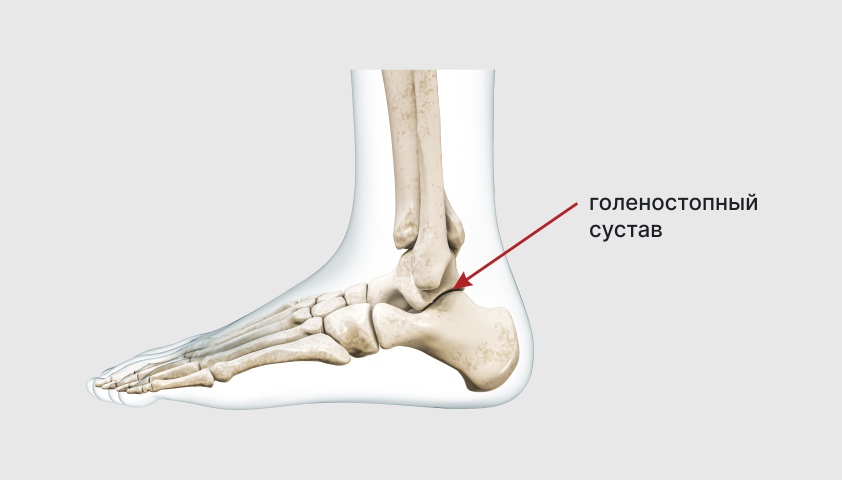
Голеностопный сустав

Лучезапястный сустав


У 50–60% пациентов с геморрагическим васкулитом также испытывают боль в животе. Неприятные болевые приступы обычно повторяются много раз в течение дня, затем спустя несколько дней проходят. В ряде случаев могут также возникать тошнота и рвота с примесями крови, нарушения стула, мелена (темные густые каловые массы), повышение температуры до 37–38°C.
При резкой боли в животе, кровавой рвоте и мелене необходимо немедленно вызвать скорую помощь.
У 30–50% пациентов возникает боль в пояснице, отечность лица по утрам, а также отеки голеней и лодыжек к вечеру. Моча может приобретать красноватый оттенок из-за наличия крови. Все это свидетельствует о том, что в патологический процесс вовлечены почки.
Осложнения геморрагического васкулита
Чаще всего заболевание проходит без последствий. Однако у некоторых пациентов возникают осложнения: кожная сыпь становится язвенной, на ней появляются области некроза.

Нажмите, чтобы увидеть.
Некроз мягких тканей — одно из осложнений болезни Шёнлейна — Геноха
Прочие возможные осложнения геморрагического васкулита:
- Нарушение проходимости кишечника;
- Поджелудочная железа воспалилась — панкреатит;
- Прободение язвы желудка и кишечника — перфорация;
- Воспаление брюшины — перитонит;
- Малокровие после кровопотери — постгеморрагическая анемия;
- Сгустки и инфаркты внутренних органов — тромбозы;
- Воспаление почечных клубочков — подострый злокачественный гломерулонефрит.
К редким осложнениям болезни Геноха относятся кровотечения в легкие и кровоизлияния в головной и спинной мозг.
Какому врачу обратиться при признаках геморрагического васкулита
Для диагностики и лечения геморрагического васкулита у взрослых нужно обратиться к ревматологу и дерматовенерологу, а у детей — к педиатру, детскому ревматологу и дерматологу.
При посещении врача, врач задает вопросы о том, когда у пациента появилась сыпь. Он уточняет, переносил ли пациент простуду или инфекционное заболевание, принимал ли антибиотики или жаропонижающие препараты, какие жалобы, помимо сыпи, еще есть.
Затем специалист начинает осмотр — оценивает характер и местоположение высыпаний, осматривает суставы.
Для уточнения диагноза ревматолог может отправить пациента на лабораторные анализы.
Лабораторная диагностика
Общий анализ крови — базовое исследование, позволяющее оценить состояние здоровья пациента. При геморрагическом васкулите ОК может показать повышенный уровень лейкоцитов (включая эозинофилы), анемию, а также высокую скорость оседания эритроцитов (СОЭ).
Анализы на C-реактивный белок и иммуноглобулины могут помочь установить диагноз болезни Шенлейна-Геноха. Повышенные значения этих показателей свидетельствуют о наличии данного заболевания.
У детей с геморрагическим васкулитом также часто наблюдается повышенный уровень антистрептолизина-О, что указывает на недавнюю стрептококковую инфекцию.
Коагулограмма, исследующая свертываемость крови, позволяет различить геморрагический васкулит от других кровеносных заболеваний. При болезни Шенлейна-Геноха уровень фибриногена и D-димера повышается, а время частичного тромбопластина укорачивается.
При подозрении на геморрагический васкулит врач может назначить пациенту общий анализ мочи (ОАМ) и анализ кала на скрытую кровь. В моче будут обнаружены эритроциты (гематурия), повышенное содержание белка (протеинурия), а при почечной форме — цилиндры (цилиндрурия).
Инструментальная диагностика
УЗИ почек и брюшной полости, гастроскопия (эндоскопическое обследование желудка), бронхоскопия позволяют проверить состояние органов-мишеней, которые чаще всего поражает болезнь.
Лечение геморрагического васкулита
В остром периоде болезни врач рекомендует соблюдать постельный режим и как можно меньше двигаться. После исчезновения сыпи на коже через 5–7 дней, режим может стать менее строгим.
Также важно исключить из рациона любые продукты, которые могут спровоцировать аллергию.
При поражении органов желудочно-кишечного тракта необходимо придерживаться диеты №1, где блюда готовятся варкой, запеканием или на пару без соли и острых специй. Питаться нужно небольшими порциями 5-6 раз в день, избегая слишком холодных и горячих продуктов.
При поражении почек пациенту рекомендуется соблюдать диету №7 с низким содержанием белков (мясных продуктов, яиц, творога) и соли.
При геморрагическом васкулите все пациенты назначают антиагреганты – лекарства, улучшающие микроциркуляцию крови и предотвращающие образование тромбов.
При умеренно-тяжелом и тяжелом течении заболевания Шенлейна-Геноха пациентам также назначают препараты для разжижения крови — антикоагулянты, которые уменьшают активность системы свертывания крови и предотвращают избыточное образование тромбов.
Пристойное волнение болезни, очагах некроза на коже и сильных, мучительных болях в животе могут потребоваться глюкокортикоиды — лекарства, обладающие противовоспалительными и противоаллергическими свойствами. При тяжелом поражении почек также могут прописываться цитостатики.
Прогноз геморрагического васкулита
В большинстве случаев прогноз геморрагического васкулита благоприятный — более 90% пациентов выздоравливают в течение 2 лет после начала заболевания. При этом примерно у 40% людей болезнь рецидивирует.
Молниеносная форма болезни может привести к смерти пациента в течение нескольких дней.
Профилактика геморрагического васкулита

Для профилактики геморрагического васкулита не существует специфических мер. Для снижения вероятности развития заболевания, рекомендуется соблюдать следующие рекомендации:
- вовремя лечить бактериальные, вирусные, паразитарные инфекции;
- избегать контакта с аллергенами (если аллергия была диагностирована ранее) или минимизировать его;
- не принимать лекарственные препараты без назначения врача;
- избегать переохлаждения;
- в течение 2 лет после перенесенной болезни Шёнлейна — Геноха регулярно наблюдаться у ревматолога.
Источники
Видео по теме:
Вопрос-ответ:
Чем характеризуется геморрагический васкулит (болезнь Шёнлейна — Геноха)?
Геморрагический васкулит, или болезнь Шёнлейна — Геноха, представляет собой системное воспалительное заболевание кровеносных сосудов, которое приводит к их воспалению и повреждению. Основными симптомами являются высыпания на коже, боли в суставах, а также поражение почек, сердца и других органов.
Какие факторы могут спровоцировать развитие геморрагического васкулита?
Причины возникновения геморрагического васкулита не полностью изучены, однако считается, что к ним могут привести инфекции (вирусные, бактериальные), автоиммунные реакции, аллергические реакции на некоторые медикаменты, или нарушение иммунной системы.
Какие методы диагностики используются для выявления геморрагического васкулита?
Для диагностики геморрагического васкулита врач может назначить анализы крови и мочи для выявления воспаления, биопсию кожи или других пораженных органов, а также инструментальные методы исследования (ультразвук, МРТ, КТ).
Каков прогноз при геморрагическом васкулите?
Прогноз зависит от тяжести заболевания и быстроты начала лечения. В некоторых случаях геморрагический васкулит может вызвать тяжелые осложнения, такие как хроническая почечная недостаточность. При своевременном и правильном лечении прогноз обычно благоприятный.
Каковы методы лечения геморрагического васкулита?
Лечение геморрагического васкулита направлено на снижение воспаления, контроль симптомов и предотвращение осложнений. Для этого могут назначаться противовоспалительные препараты, глюкокортикостероиды, иммунодепрессанты, антикоагулянты и другие медикаменты, предотвращающие дальнейшее развитие заболевания.
Чем характеризуется геморрагический васкулит (болезнь Шёнлейна — Геноха)?
Геморрагический васкулит, или болезнь Шёнлейна — Геноха, представляет собой воспалительное заболевание сосудов, которое приводит к поражению капилляров и артериол. Основными симптомами являются высыпания на коже, внутренние кровоизлияния, артрит и боли в животе.